O Brasil viveu uma histórica onda de calor em setembro: cidades como São Paulo e Belo Horizonte chegaram a encarar suas temperaturas mais altas já registradas, perto dos 40 °C . Com a chegada do verão e a perspectiva de novos picos nos termômetros, esquentou a discussão: será que o calorão vai nos salvar e ajudar a frear o coronavírus?
A inquietação voltou à tona porque, no início da pandemia, estudos e especialistas especularam que o vírus da Covid-19 teria mais dificuldade de se espalhar com a temperatura lá em cima — ele inclusive resistiria menos tempo diante do calor. A ideia, porém, foi colocada em dúvida logo de cara por aqui: a abafada Manaus foi a primeira capital de estado a sofrer com a doença.
O que se sabe até o momento pelos experimentos é que o Sars-CoV-2 se aproveita de temperaturas mais baixas para se manter ativo e sobreviver nos ambientes. Só que essa é apenas uma parte da história. Diferentemente do que se pensava nos primeiros meses de Covid-19, é bem menos comum pegar o vírus pelo contato com uma superfície contaminada do que diretamente de uma pessoa infectada (mesmo que ela esteja assintomática).
“Ainda que o vírus tenha pouca resistência à alta temperatura, a transmissão mais eficiente é a direta, aquela de pessoa a pessoa, e isso não sofre influência do calor”, esclarece o virologista Paulo Eduardo Brandão, professor da Universidade de São Paulo (USP) e colunista de VEJA SAÚDE.
A análise das curvas de contaminação ao redor do mundo mostra que o vírus teve comportamentos diferentes em cada país ou região. Se na Europa o número de contágios diminuiu conforme a temperatura foi aumentando (e voltou a subir com a chegada do outono), nos Estados Unidos a situação piorou bem no auge do verão. O maior pico da doença por lá, antes que os casos voltassem a subir em outubro, havia ocorrido ao longo de julho.
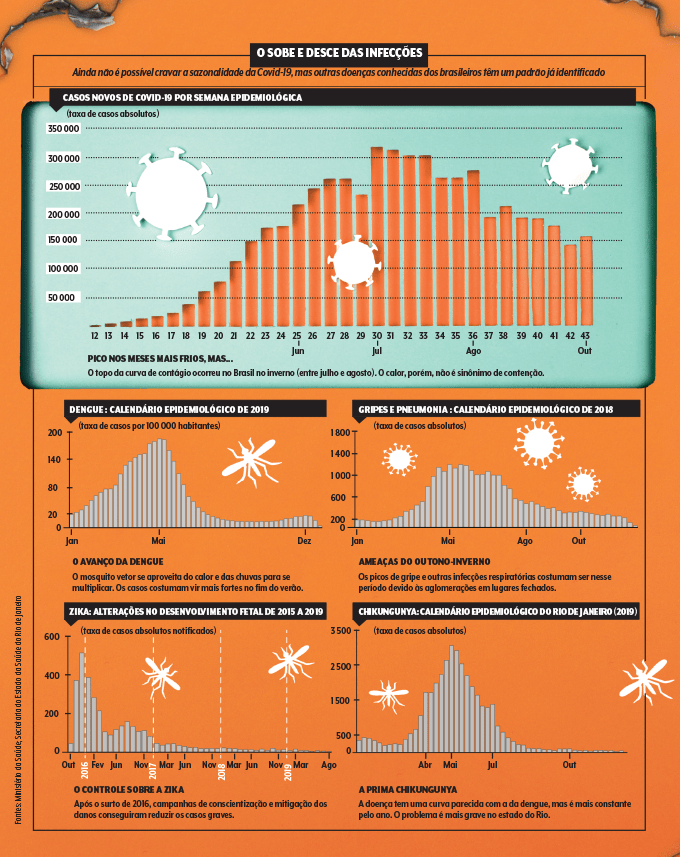
No Brasil, tivemos a pior fase entre julho e agosto, meses mais frios no Sul e no Sudeste. Porém, mais do que o termômetro em si, o que parece ser determinante nesses casos é a aglomeração em locais mais fechados, uma das razões para também termos os surtos de gripe nessa época.
Ainda que o calorão não seja a temporada mais propícia ao novo vírus, a proximidade do verão preocupa pelo afrouxamento das medidas de distanciamento social. “Se tivermos uma segunda onda de Covid-19, ela será resultado da exaustão das pessoas diante dessas medidas, da vontade de sair e ir a eventos sociais de qualquer jeito e da própria crise econômica”, acredita Fernando Spilki, presidente da Sociedade Brasileira de Virologia (SBV). É só imaginar uma praia brasileira na alta estação.
O ponto é que, enquanto não tivermos vacina, mesmo com o calor teremos de manter distância e usar máscara (na praia, inclusive). “O que mais importa para a transmissão é estar a menos de 2 metros de alguém e espirrar ou fazer algo que produza gotículas perto de outra pessoa”, resume o professor Brandão.
O clima e a Covid pelo mundo
Como foram os picos de contágio de acordo com as estações do ano ao redor do globo:
Brasil
O país viveu seus piores dias em julho, o mês mais frio nos estados do Sul e do Sudeste.
Estados Unidos
Houve dois picos: em julho, o mês mais quente, e em outubro (entre 10 °C e 20 °C).
México
Em agosto, em pleno verão, ocorreu o recorde de novos casos no país.
Espanha
O pico foi em março, no fim do inverno. Os casos voltaram a subir há pouco, no fim do verão.
Rússia
Teve duas ondas: em maio, com média de 18 °C, e em outubro, entrando na estação fria.
China
O pico foi em fevereiro, logo após o mês mais frio do inverno — médias de – 6,9 °C a 4,0 °C.
Índia
O boom dos casos se deu em setembro, na troca de estações. Nem calor nem frio demais.
África do Sul
Julho, o mês mais frio, sediou o pico. Termômetros marcaram de 8 °C a 16 °C.
Velhas conhecidas do verão
Se ainda não dá para saber o real impacto do calorão sobre a Covid-19 nessa altura da pandemia e em um país continental como o nosso, já está bem estabelecido que o verão é parceiro de outras doenças infecciosas bem conhecidas dos brasileiros. A sazonalidade ligada às altas temperaturas é notória quando a transmissão depende de um vetor como um mosquito.
E, por aqui, quem toca o terror é o Aedes aegypti, popularmente chamado de “mosquito da dengue”, mas responsável por transmitir, além dela, os vírus da zika, da chikungunya e da febre amarela.
O Aedes chegou ao Brasil em navios cargueiros que vinham da África há mais de 70 anos, e até foi declarado erradicado no país em 1955, após uma intensa campanha de eliminação dos insetos nas capitais. Só que, naquela época, ele havia ficado confinado a portos e grandes cidades. No final da década de 1960, outra vez de navio, o mosquito voltou para ficar: embalado pelo transporte mais rápido e pelo clima brasileiro, desembarcou e se disseminou no interior e hoje é encontrado no Brasil inteiro. Com o calor e as chuvas do verão, encontra condições ideais para manter seus domínios.
“Muitos desses insetos apenas sobrevivem dentro de uma certa faixa de temperatura. Não se acha mosquito da dengue na Sibéria. E, se o vetor morre, a doença não se propaga”, explica o professor Paulo Artaxo, do Instituto de Física da USP, que estuda os efeitos das mudanças climáticas em nossa saúde. “Em geral, o aumento da temperatura leva a um aumento na incidência dessas doenças por favorecer justamente seus agentes propagadores”, completa.
As chuvas dão sua contribuição, pois ajudam o bichinho a encontrar mais locais adequados para depositar seus ovos e se reproduzir. Se o coronavírus se beneficia das pessoas próximas umas das outras, as doenças transmitidas pelo Aedes se tornam mais frequentes onde há acúmulo de água parada — independentemente da estação, diga-se.
“O vírus da dengue não se replica só nas pessoas, mas também o faz nos mosquitos, e vai se replicar mais quando a temperatura for mais alta, já que esse inseto não tem uma temperatura constante autorregulada e depende do ambiente”, explica Spilki. É uma cascata: quanto mais quente fica, mais ativo fica o metabolismo do inseto e mais vírus se aproveitam para se multiplicar. Logo, a taxa de transmissão da dengue tende a crescer.
Sendo um tormento ano após ano — e, em muitas cidades, ao longo dos 12 meses —, a dengue segue na agenda das maiores preocupações de saúde pública no país, movendo campanhas de conscientização sobretudo no verão. Mas nem sempre a população se dá conta do tamanho do problema e deixa de lado as medidas de proteção, como eliminar focos de água parada e usar repelentes.
A adesão só ganha força quando, infelizmente, outra ameaça irrompe, caso da zika, vírus que teve um surto inicial em 2016 — marcado por casos de microcefalia em bebês — e cujos episódios graves caíram cerca de 90% já no ano seguinte e se mantiveram em patamares mais baixos desde então.
No caso da febre amarela, moléstia potencialmente grave e transmitida no Brasil também por outros mosquitos desde o século 17, campanhas de vacinação em massa ajudaram a imunizar a população nas últimas décadas. Hoje, a doença é considerada controlada, apesar de alguns surtos esporádicos em regiões rurais. No ano passado, o país inteiro registrou apenas 327 casos humanos suspeitos e um óbito relacionado à doença.
No currículo dos males propagados pelo Aedes ainda há o vírus da chikungunya, capaz de causar dores debilitantes nas articulações, entre outros perrengues.
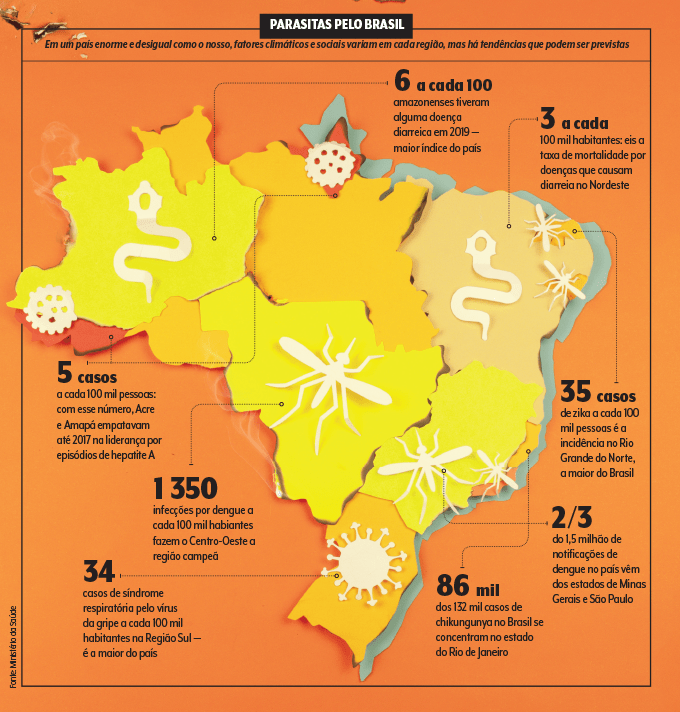
O fato é que dengue e companhia continuam um fardo. Em 2020, com as atenções voltadas à pandemia, esses velhos inimigos foram deixados um pouco de lado. Segundo o Ministério da Saúde, o Brasil tinha quase 930 mil casos prováveis de dengue até a primeira semana de setembro, mesmo com suspeitas de subnotificação — a curva de casos identificados entrou em declínio acentuado a partir de março, quando se acredita que muitos doentes leves possam ter deixado de procurar os serviços de saúde por medo da Covid-19. Com o verão no horizonte, o alerta fica vermelho.
O infectologista Claudilson Bastos, professor da Universidade do Estado da Bahia, lista os ingredientes que, juntos, aumentam o risco de surtos e epidemias: saneamento básico precário, acúmulo de lixo e água parada, calor, chuva e umidade prolongada.
Além dos investimentos de longo prazo em infraestrutura e condições sanitárias que cabem ao governo, todo cidadão é convidado a fazer sua parte, eliminando os focos de criação do mosquito em quintais, varandas, telhados e terrenos.
Nesta temporada em particular, o que tensiona os especialistas é a possível confusão entre os sintomas das chamadas arboviroses (dengue e afins) com os da Covid-19. “Febres, dores no corpo e manifestações na pele, por exemplo, podem dificultar o diagnóstico correto e isso se torna mais um desafio ao sistema de saúde com essas doenças ocorrendo de maneira simultânea”, diz o presidente da SBV.
Quando cai a temperatura
Alguns vírus, como o da gripe, sobrevivem por mais tempo em ambientes frios, mas a forma como as pessoas se comportam no inverno e se aglomeram em lugares fechados conta muito mais para o aumento das viroses respiratórias.
“Não deixa de ocorrer gripe no verão. A transmissão continua, mas o número de casos cai. Já no inverno, com temperatura mais baixa e pessoas mais confinadas em locais com janelas fechadas, há melhores condições de disseminação”, explica o virologista Fernando Spilki. O clima gelado e seco também afeta as vias aéreas, tornando o sistema respiratório mais vulnerável a infecções, sobretudo entre crianças e idosos.
Outras pragas do calor
Só que a estação do calor e das chuvas não dá guarida apenas às doenças dos mosquitos. Uma legião de outros parasitas, entre vírus, bactérias e vermes, se vale de um ambiente mais quente e úmido para se espalhar e causar problemas sérios. Um caso emblemático é a leptospirose, provocada por uma bactéria e vinculada às famigeradas enchentes de verão.
“Os ratos saem de seus esconderijos, urinam na água da chuva e transmitem o micróbio a quem tiver contato com ela”, descreve Brandão. Em meio à enxurrada, a água contaminada se mistura com lixo, esgoto e dejetos de bueiros, dispersando a bactéria, que nos infecta a partir de contatos com as mucosas (como boca e nariz) ou pequenos ferimentos na pele.
A água contaminada, por sinal, pode ser fonte de outros patógenos, responsáveis por diarreias e encrencas gastrointestinais. Ela é o meio de propagação do rotavírus e da hepatite A. “E isso é particularmente crítico para aqueles brasileiros que contam com sistemas alternativos de fornecimento de água, como poços ou córregos em comunidades carentes, onde não há água tratada”, aponta Spilki.
Nas épocas chuvosas, fossas que concentram sujeira acabam extravasando e potencializam a contaminação. Mas a preocupação se aplica ao ano inteiro, tanto é que o rotavírus e a hepatite A não são considerados perigos sazonais.
A transmissão e a prevalência desses agentes infecciosos ao longo das estações se devem, em parte, ao fato de eles possuírem maior resistência para sobreviver fora do hospedeiro (a gente, no caso). Se o causador da Covid-19 se mantém apenas horas ou no máximo poucos dias fora de um ser humano, dependendo das condições de temperatura e iluminação, esses outros vírus podem passar meses intactos na natureza.
“O rotavírus não tem aquele envelope frágil do coronavírus, e sim uma couraça de proteínas que o deixa resistente a qualquer coisa. É como se fosse o Highlander dos vírus”, compara Brandão, fazendo referência ao personagem do cinema dos anos 1980 conhecido por ser imortal. “Ele resiste ao calor, à luz ultravioleta, a desinfetantes…”, revela o professor.
As rotaviroses afetam especialmente as crianças. Após as primeiras contaminações, o corpo desenvolve certa imunidade, que se estende à idade adulta. Mas não dá para bobear. Episódios dessa infecção gastrointestinal que não são tratados direito podem render complicações fatais. Entre as doenças por trás de diarreias, capazes de levar à desidratação severa, os diferentes rotavírus são a maior causa de morte em crianças de até 5 anos no mundo — são cerca de 400 mil óbitos por ano, em média.
A boa notícia é que já existe vacina contra esses inimigos. No Brasil, ela é oferecida gratuitamente pelo SUS e aplicada em duas doses por gotinhas, em geral aos 2 e aos 4 meses de vida. Em clínicas particulares, também é possível encontrar um imunizante mais completo, que protege contra cinco tipos de rotavírus.
Na praia e na mesa do povo
Mares, represas e rios poluídos são outro reduto de patógenos. Suas águas podem estar contaminadas por micróbios trazidos pelo sistema de esgoto não tratado — em nosso país, segundo o Instituto Trata Brasil, 47% da população não tem acesso à coleta de esgoto. “É por isso que dizemos que, na América Latina, há risco de doenças associadas à recreação nas águas”, afirma o presidente da SBV.
Isso ocorre em função da ingestão acidental ou mesmo do contato com as mucosas. Nos meses mais quentes, o calor também eleva a demanda por hidratação e alimentos frescos que precisam ser lavados. E, em ambos os casos, a água pode estar contaminada.
Nesse sentido, a comida também é uma porta de entrada para bactérias e outros parasitas que causam diarreias. “Assim, os alimentos devem ser muito bem higienizados e, de preferência, cozidos”, orienta Bastos. O cozimento ajuda a eliminar, pela fervura, qualquer resquício de um patógeno que não tenha sido eliminado na primeira lavagem — até porque, em alguns casos, o problema não está na superfície da comida, mas em seu interior, entrando pelas raízes com a irrigação. Para minimizar esse risco, outro conselho é conhecer a procedência e as condições de cultivo dos vegetais que você vai consumir.
Caso o estrago já tenha sido feito e exista suspeita de uma infecção, procure um médico ou serviço de saúde para ter certeza do que provocou o quadro. Muitas pessoas acabam tomando vermífugos diante de uma dor de barriga quando, na verdade, o problema vem de um vírus ou bactéria, por exemplo. “O vermífugo deve ser dado de acordo com o resultado do exame. Um dos riscos de tomar indiscriminadamente é levar a uma maior resistência do parasita no ambiente”, alerta Brandão.
Aliás, uma dica para checar a presença de vermes é olhar a aparência das fezes — às vezes, dá pra visualizar até ovinhos do invasor. Não importa quem é o micróbio em questão, a mensagem que fica é não se descuidar da saúde nas férias de verão. O kit calor engloba precaução com a água e a comida, repelente e máscara contra a Covid-19.
Assunto de Estado
Investimento em educação e infraestrutura sanitária deveria estar no topo das prioridades em políticas públicas no Brasil, de acordo com os especialistas consultados por VEJA SAÚDE. Isso inclui ampliar acesso a tratamento de esgoto a boa parte da população e tornar mais constantes as campanhas de conscientização para prevenção de moléstias infecciosas.
Esse pode ser inclusive um legado da própria Covid-19. O virologista Paulo Eduardo Brandão acredita que a pandemia deixou evidente a importância desse trabalho junto à população. “Primeiro temos de fazer o básico, que é dar saneamento e educação sanitária às pessoas, para depois pensar em algo mais high-tech”, defende.
Proteja-se quando a temperatura subir
Medidas para prevenir o ataque de micróbios em tempos de calor e pandemia:
Nutrição
Mantenha a hidratação em dia e priorize uma alimentação natural e fresca, o que é bem-vindo à imunidade.
Vacinação
Temos vacinas contra muitas doenças infecciosas, caso de rotavírus e hepatite A. Cheque sua caderneta.
Repelentes
Utilize principalmente em áreas mais infestadas de mosquito. E dê fim a recintos com água parada.
Higiene
Lave bem e cozinhe os alimentos quando possível. E use água e sabão para deixar as mãos sempre limpas.
Máscara
Ela continua essencial durante o verão, mesmo em praias e parques. E o distanciamento também.













